Mejores Prácticas para la Integración de CRM y EHR
La integración de sistemas CRM y EHR puede transformar cómo los centros de recuperación gestionan la atención al paciente y las operaciones. Al combinar datos clínicos (como diagnósticos y planes de tratamiento) con datos de participación (como seguimientos e consultas de pacientes), estos sistemas eliminan ineficiencias como entrada de datos manual y flujos de trabajo desconectados. ¿El resultado? Tiempos de respuesta más rápidos, menos errores y mejor retención de pacientes.
Puntos Clave:
- Paneles Unificados: Combine el historial médico, resultados de laboratorio y registros de comunicación en un solo lugar.
- Cumplimiento: Asegure los estándares HIPAA y 42 CFR Parte 2 con herramientas como Recovery Center CRM.
- Estándares Técnicos: Use HL7 FHIR y SMART on FHIR para intercambio de datos sin problemas.
- Mapeo de Datos: Alinee campos como datos demográficos, diagnósticos y derivaciones para evitar duplicación.
- Participación de Partes Interesadas: Involucre a los equipos clínicos, administrativos y de TI desde el principio para documentar puntos problemáticos y establecer objetivos.
- Pruebas y Capacitación: Use entornos de prueba para pruebas de errores y capacite al personal con programas específicos por función.
- Monitoreo del Desempeño: Realice un seguimiento de métricas como tasas de inasistencia, tiempo de actividad del sistema y precisión de datos después del lanzamiento.
Denver Health y Pacific Clinics han demostrado cómo la integración puede aumentar la retención de pacientes y ahorrar horas de trabajo manual. Con una planificación clara, sistemas seguros y mejoras continuas, los centros de recuperación pueden optimizar operaciones mientras se enfocan en la atención al paciente.
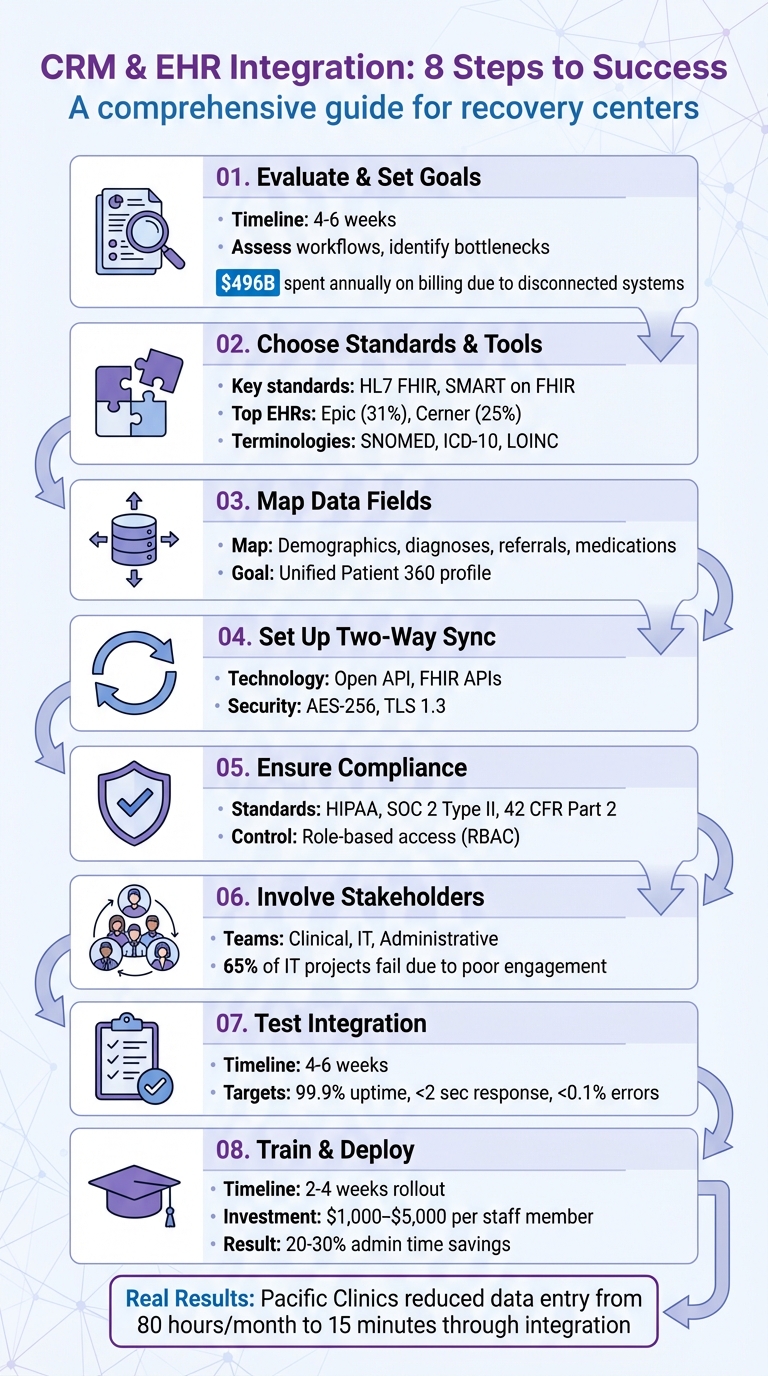
Proceso de Integración de CRM y EHR en 8 Pasos para Centros de Recuperación
Creación de un Recorrido del Paciente Cohesivo con una Integración CRM-EHR || LeadSquared Seminarios Web
Evalúe Sus Sistemas Actuales y Establezca Objetivos Claros
Antes de integrar su CRM y EHR, observe detenidamente sus sistemas actuales para descubrir ineficiencias. Muchos centros de recuperación aún dependen de procesos manuales anticuados, que pueden generar errores y pérdida de tiempo. De hecho, los proveedores de atención médica en Estados Unidos gastan aproximadamente $496 mil millones anuales en costos de facturación y seguros, gran parte de los cuales provienen de sistemas desconectados. Dedicar cuatro a seis semanas para evaluar sus flujos de trabajo puede destacar dónde ocurren cuellos de botella de datos, dónde el personal duplica esfuerzos y dónde los pacientes pueden colarse. Esta evaluación forma la base para identificar desafíos específicos de flujo de trabajo.
Encuentre Problemas en Sus Flujos de Trabajo Actuales
Comience por mapear cada paso que su equipo realiza, desde la primera llamada del paciente hasta el tratamiento e incluso la atención de egresados. Busque áreas donde los datos se atasquen, como notas clínicas confinadas al EHR mientras que los registros de comunicación se almacenan en otro lugar. Estos silos pueden causar problemas como que la recepción contacte sin intención a la misma persona dos veces o que un clínico pierda detalles clave que un paciente ya ha compartido con el personal de admisión.
Los sistemas EHR heredados a menudo carecen de estándares modernos de conectividad como HL7 FHIR, lo que significa que a menudo se necesita middleware para cerrar la brecha. Aproximadamente el 69% de proveedores independientes reportan dificultades significativas para lograr que sus sistemas EHR se integren con otras plataformas. Además, pueden surgir riesgos de cumplimiento cuando los registros de trastornos por uso de sustancias se almacenan fuera del EHR debido a interpretaciones estrictas de 42 CFR Parte 2. Para abordar estos desafíos de manera efectiva, involucre a sus equipos clínicos, administrativos y de TI en la documentación de estos puntos problemáticos. Esto es especialmente crítico, ya que el 65% de los proyectos de TI de atención médica fallan debido a una participación deficiente de las partes interesadas.
Establezca Objetivos de Integración Específicos
Después de identificar los problemas, es hora de definir objetivos medibles para sus esfuerzos de integración. Enfóquese en objetivos como reducir tasas de inasistencia, acelerar tiempos de respuesta de clientes potenciales y consolidar perfiles de pacientes para que los clientes no tengan que repetir su historia varias veces. Establezca indicadores clave de desempeño (KPI) claros como tiempos de respuesta objetivo, reducciones en entrada de datos manual y tasas mejoradas de retención de pacientes. Esto garantizará que su inversión, que oscila entre $30,000 y más de $200,000 para sistemas complejos en múltiples instalaciones - entrega resultados significativos.
Elegir Estándares y Herramientas Compatibles
Una vez que haya identificado las brechas en su flujo de trabajo y establecido objetivos claros, el siguiente paso es seleccionar los estándares técnicos y herramientas adecuadas para garantizar una comunicación fluida entre sus sistemas CRM y EHR. Sin "idiomas" compartidos, el intercambio de datos puede convertirse en una pesadilla - o peor aún, podría terminar con nuevos silos que atrapan la información del paciente en formatos incompatibles. Establecer esta columna vertebral técnica es crucial para permitir el intercambio de datos estandarizado y en tiempo real.
Usar Estándares Como HL7 o FHIR
HL7 FHIR (Recursos de Interoperabilidad Rápida en Salud) es ampliamente reconocido como el estándar de referencia para el intercambio de datos de salud. Admite formatos XML y JSON, lo que facilita mucho el acceso a API en tiempo real. A diferencia de las versiones anteriores de HL7 que se basaban en middleware complejo, FHIR fue construido teniendo en mente la integración basada en web. Esto le permite extraer datos esenciales - como notas clínicas, planes de tratamiento y resúmenes de alta - directamente de su EHR.
SMART en FHIR lleva las cosas más allá al permitir que aplicaciones de terceros operen directamente dentro de su interfaz EHR a través de autenticación estandarizada. Esto significa que el personal puede acceder sin problemas a las características de CRM - como seguimiento de derivaciones o programación de seguimientos - sin salir del entorno EHR. Los principales proveedores de EHR han adoptado este enfoque: Epic, que tiene una cuota de mercado del 31%, utiliza su mercado de aplicaciones App Orchard con SMART en FHIR, mientras que Cerner, con una cuota de mercado del 25%, admite tanto SMART en FHIR como sus propias API propietarias.
Para garantizar que su integración siga siendo consistente y confiable, es esencial adoptar terminologías estandarizadas. Para términos clínicos, use SNOMED; para diagnósticos, ICD-10; y para resultados de laboratorio, LOINC. Si su centro de recuperación maneja derivaciones a organizaciones comunitarias, la Guía de Implementación de Atención Clínica de SDOH puede ayudar. Utiliza API de FHIR para intercambiar datos de Determinantes Sociales de la Salud, abordando necesidades como vivienda, transporte y empleo.
Considere Recovery Center CRM para la Integración
Basándose en estos estándares, Recovery Center CRM ofrece una solución personalizada para satisfacer las necesidades únicas de los centros de recuperación. Esta plataforma se integra sin problemas con sistemas EHR mientras se adhiere a estándares rigurosos de cumplimiento HIPAA y SOC 2 Tipo II. Su conectividad moderna de API reduce la entrada de datos manual y minimiza las interrupciones del flujo de trabajo. Por ejemplo, los coordinadores de admisión pueden acceder al historial de tratamiento directamente desde el EHR, mientras que los clínicos pueden ver estados de derivación y registros de comunicación sin tener que manejar múltiples sistemas.
Recovery Center CRM admite formatos de datos ampliamente utilizados como JSON, XML y CSV, garantizando compatibilidad con proveedores de EHR importantes como Epic, Cerner, Allscripts, y athenahealth. La seguridad es una prioridad principal, con características como OAuth 2.0, OpenID Connect, cifrado AES-256 y TLS 1.3 que garantizan un manejo seguro de datos. Para centros de recuperación que manejan reportes a nivel estatal o derivaciones del sistema de justicia, la plataforma centraliza la documentación y rastrea los resultados a largo plazo en las agencias. El control de acceso basado en roles protege la información confidencial del paciente, manteniéndola accesible solo para personal autorizado.
Mapear Campos de Datos y Rastrear Viajes de Recuperación
Una vez que haya elegido los estándares técnicos y herramientas adecuados, el siguiente paso es mapear campos de datos para permitir una integración fluida entre CRM y EHR. Esto garantiza que la información del paciente se mueva sin problemas entre sistemas sin crear errores o duplicaciones. El mapeo adecuado es clave para evitar registros fragmentados.
Alinear Elementos de Datos Clave Entre Sistemas
Después de seleccionar sus herramientas, el enfoque se desplaza hacia la alineación de campos de datos para mantener la consistencia. Comience identificando qué campos necesitan sincronización. Para un perfil completo de Paciente 360, incluya datos demográficos del paciente como nombre, fecha de nacimiento, información de contacto y estado de vivienda. Los datos clínicos - como diagnósticos (códigos ICD-10), resultados de laboratorio, registros de medicamentos (p. ej., dosis de MOUD) y notas de admisión - también deben asignarse. No pase por alto los campos administrativos, incluida la verificación de seguros, fuentes de derivación (como hospitales, terapeutas o tribunales) y registros de consentimiento, que son esenciales para el cumplimiento de HIPAA y la Parte 2 del CFR 42.
Además, estandarizar la definición de un episodio de tratamiento es crítico. Defina un punto de partida claro, como la admisión biopsicosocial, y un punto final, como la fecha de alta ambulatoria, que se aplique universalmente en todos los programas.
Rastrear Resultados de Recuperación a Largo Plazo
Una vez que sus campos de datos estén alineados, cambie su enfoque a rastrear el progreso de recuperación a lo largo del tiempo. Automatizar el seguimiento de hitos de recuperación puede proporcionar información valiosa. Asigne métricas de compromiso como asistencia a citas, seguimiento del estado de ánimo, participación en reuniones de 12 pasos e desencadenantes identificados. Configure su CRM para programar automáticamente check-ins en intervalos clave - 30 días, 90 días y un año después del alta - para mantener el contacto continuo con exalumnos. Esto transforma los datos en información significativa que respalda la recuperación.
Plataformas como Recovery Center CRM simplifican este proceso al centralizar el seguimiento. Registran automáticamente las fechas de inicio y finalización del episodio de tratamiento, instrucciones de alta y métricas de retención en múltiples programas. Este sistema unificado proporciona una vista clara de los viajes de recuperación, ayudando tanto en decisiones clínicas como operativas. Para centros que manejan reportes a nivel estatal o derivaciones del sistema de justicia, este enfoque garantiza datos de resultados consistentes y accesibles - eliminando la necesidad de hojas de cálculo manuales propensas a errores.
Configurar Sincronización de Datos Bidireccional con Recovery Center CRM
Crear una sincronización de datos bidireccional entre su CRM y EHR garantiza una conexión en vivo y sin problemas donde la información fluye en ambas direcciones. Las actualizaciones clínicas del EHR aparecerán automáticamente en su CRM, mientras que los cambios administrativos realizados en el CRM se reflejan en el EHR.
Mantener un Flujo de Datos Consistente en Sistemas
La sincronización bidireccional elimina entradas duplicadas y mantiene sus datos consistentes. Por ejemplo, cuando un clínico actualiza un diagnóstico o ajusta dosis de medicamentos en el EHR, esa información se refleja instantáneamente en su CRM. Del mismo modo, si su equipo de admisiones modifica los datos de contacto de un paciente, verifica un seguro o actualiza puntuaciones de satisfacción en el CRM, estos cambios se escriben en el EHR.
Esta sincronización es impulsada por tecnología de API Abierta, que conecta las dos plataformas. Como describe Kelly Arduino, Socio en Wipfli Advisory LLC:
"La API Abierta sirve como un puente bidireccional entre plataformas de software separadas, permitiéndole importar archivos entre sistemas y crear paneles personalizados que combinen todos los datos de salud, facturación y financieros del paciente necesarios para ejecutar su negocio de manera más efectiva".
Esta integración garantiza que sus sistemas funcionen juntos, evitando registros fragmentados causados por software aislado.
Para actualizaciones en tiempo real, considere usar API de FHIR (Recursos de Interoperabilidad Rápida en Salud). Estas API se basan en tecnologías web modernas para hacer que los datos de salud sean modulares y fácilmente accesibles. Antes de lanzar, pruebe la sincronización en un entorno de zona de pruebas usando datos sintéticos e identificadores únicos como MRN o MPI para evitar registros duplicados.
Una vez que la conexión es estable, Recovery Center CRM lleva la integración más allá con sus características especializadas.
Usar Características de Integración de Recovery Center CRM
Recovery Center CRM simplifica la complejidad de la sincronización de datos bidireccional al combinar flujos de trabajo clínicos y administrativos en una única plataforma compatible. Diseñado específicamente para centros de recuperación, el sistema sincroniza automáticamente eventos clínicos - como instrucciones de alta, cambios de MOUD (Medicamento para el Trastorno por Uso de Opioides) o nuevas fechas de inicio de episodio de tratamiento - desde su EHR. Al mismo tiempo, las actualizaciones administrativas, como programar un check-in de exalumnos de 90 días, se envían nuevamente al EHR sin intervención manual.
La plataforma también automatiza procesos clave, como enviar recordatorios de citas y seguimientos basados en datos de EHR, ayudando a reducir las tasas de inasistencia. Para garantizar la seguridad de datos y el cumplimiento, todas las transferencias utilizan cifrado AES-256 para datos almacenados y TLS 1.3 para los datos en tránsito. El sistema se adhiere a estándares estrictos de HIPAA y SOC 2. Además, los controles de acceso basados en roles garantizan que el personal solo vea los datos relevantes para sus responsabilidades específicas, ya sea en admisiones, atención clínica o servicios para antiguos alumnos.
Mantener el cumplimiento de HIPAA y SOC 2 durante la integración
Al integrar sus sistemas CRM y EHR, asegurar cada intercambio de datos es innegociable. Estos sistemas comparten constantemente información del paciente, lo que introduce riesgos que deben manejarse con salvaguardas estrictas. Tanto las regulaciones de HIPAA como la certificación SOC 2 requieren que proteja la información de salud protegida (PHI) en cada etapa del proceso.
Para cumplir con estos estándares, implemente el seguimiento del consentimiento y medidas de seguridad mejoradas alineadas con los requisitos de HIPAA y 42 CFR Parte 2. La certificación SOC 2 Tipo II agrega una capa adicional de garantía, ya que valida que sus controles de seguridad, disponibilidad y confidencialidad funcionan de manera efectiva con el tiempo. Controlar quién accede a estos datos sensibles es el siguiente paso crítico.
Configurar control de acceso basado en roles
El control de acceso basado en roles (RBAC) garantiza que los empleados solo accedan a la información que necesitan para sus roles específicos. Por ejemplo, el personal de recepción podría acceder solo a horarios y detalles de contacto, los equipos de facturación manejarían información de seguros, y los clínicos verían historiales de tratamiento completos. Mientras tanto, los equipos de marketing solo deberían ver estados de citas e indicadores de consentimiento, sin acceso a detalles sensibles como diagnósticos o resultados de laboratorio.
Implemente permisos a nivel de campo y registro para aplicar un enfoque de "privilegio mínimo". Por ejemplo, el personal de facturación no debe poder ver detalles como el estado del VIH o diagnósticos de uso de sustancias. Introduzca controles de "ruptura de cristal" que permitan a los clínicos acceder a registros restringidos durante emergencias, requiriéndoles que proporcionen un código de razón que se registre automáticamente. Use restricciones de acceso conscientes del contexto para ajustar el control aún más, limitando el acceso en función de factores como dirección IP, ubicación física, tipo de dispositivo u hora de acceso. Los flujos de trabajo de aprobación dual para exportaciones de PHI también pueden ayudar a mitigar el riesgo de amenazas internas y cuentas comprometidas.
Una vez que se controla el acceso, enfóquese en asegurar los datos durante la transferencia y el almacenamiento.
Proteger la transmisión y el almacenamiento de datos
Encripte los datos en reposo usando AES-256 y asegure los datos en tránsito con TLS 1.3. Utilice conexiones API seguras que cumplan con estándares HL7 FHIR, aprovechando credenciales con alcance y sincronizando solo los campos necesarios. Para acceso móvil, implemente puntos finales solo TLS, Seguridad Estricta de Transporte HTTP (HSTS) y fijación de certificados para prevenir ataques de interceptación.
Mantenga registros de auditoría inmutables con marca de tiempo que capturen cada acción que involucre PHI, ya sea que se vea, edite, exporte o elimine. Estos registros son invaluables para investigaciones forenses. Configure alertas en tiempo real para actividades inusuales, como exportaciones masivas de datos a horas extrañas o desde roles no autorizados.
Recovery Center CRM simplifica este proceso al automatizar estas medidas de seguridad, garantizando el cumplimiento total de HIPAA y SOC 2. Esto le permite enfocarse en brindar atención al paciente mientras mantiene una protección de datos robusta durante todo el proceso de integración.
sbb-itb-ce23a48
Involucre a las partes interesadas para alinear los flujos de trabajo
Integrar nuevos sistemas en un centro de recuperación no es solo sobre la tecnología, es sobre las personas que la usan diariamente. Para que la integración funcione, necesita información de administradores, coordinadores de programas y proveedores de atención médica desde el principio. Su participación garantiza que el sistema se alinee con las necesidades únicas de su centro y reduce la resistencia durante la implementación.
"La mayoría de las veces, no es la tecnología la que causa que un proyecto fracase. Es la falta de preparación para problemas organizacionales y técnicos difíciles." – Kandasoft
Comience reuniendo liderazgo clínico, equipos de TI y personal de primera línea durante la fase de planificación inicial. Estas perspectivas diversas pueden descubrir problemas de flujo de trabajo que de otro modo podría perder. Por ejemplo, su equipo de admisiones podría seguir dependiendo de hojas de cálculo, mientras que los clínicos ingresan datos directamente en el EHR. Esta desconexión puede llevar a errores y tiempo desperdiciado, problemas que puede abordar temprano con la información correcta.
Revisar flujos de trabajo con sus equipos
Eche un vistazo detallado a sus flujos de trabajo actuales, incluidos los procesos de admisión, derivaciones, programación y seguimiento. Documente estos pasos para identificar ineficiencias y áreas de mejora.
Hable con su personal para descubrir los desafíos diarios. Haga preguntas específicas: ¿Cuántos clics se necesitan para completar una derivación? ¿Dónde ralentizan las tareas repetitivas las cosas? ¿Qué información es difícil de encontrar cuando más se necesita? Estas conversaciones guiarán el diseño de un sistema que reduzca los dolores de cabeza administrativos.
Otra estrategia útil es crear una red de "superusuarios" dentro de sus equipos clínicos. Estas personas reciben capacitación avanzada y pueden proporcionar soporte de igual a igual durante la transición. Coastal Treatment Services utilizó exitosamente este enfoque para superar la resistencia del personal, lo que llevó a una mejor adopción del sistema. Al combinar estos conocimientos con la planificación técnica, puede crear un proceso de integración fluido.
Conectar equipos de TI y operaciones
Su equipo de TI conoce el lado técnico (APIs, estándares FHIR y seguridad de datos), mientras que su equipo de operaciones entiende las realidades diarias de la atención del paciente y la programación. Para construir un sistema que funcione en la práctica, necesita ambas perspectivas.
Designe un líder de proyecto que pueda cerrar la brecha entre las necesidades clínicas y los requisitos técnicos. Sin este rol, corre el riesgo de crear un sistema que sea técnicamente sólido pero impracticable para el uso diario.
La colaboración entre TI y operaciones es clave.
"La integración de datos aislados... es esencial para un modelo eficiente de centro y radios de atención, que debe estandarizar y coordinar la atención del paciente en múltiples clínicas y departamentos." – Addiction Science & Clinical Practice
Configure bucles de retroalimentación regulares entre consultores de TI, líderes clínicos y personal operativo. Las reuniones semanales durante el desarrollo pueden detectar problemas de usabilidad temprano, dándole tiempo para hacer ajustes antes de un lanzamiento completo. Enfóquese en preocupaciones prácticas: ¿La interfaz minimiza los clics? ¿Puede el personal acceder a la información que necesita rápidamente? ¿Los disparadores automatizados funcionan como se espera?
Recovery Center CRM simplifica este proceso al ofrecer una plataforma adaptada a los centros de recuperación. Sus características personalizables le permiten adaptar los flujos de trabajo para satisfacer sus necesidades mientras se mantiene el cumplimiento de los estándares HIPAA y SOC 2. De esta manera, sus equipos de TI y operaciones pueden enfocarse en alinear procesos sin la carga adicional de construir integraciones desde cero. Con esta base colaborativa en su lugar, estará mejor preparado para las pruebas del sistema y la capacitación del personal en las fases siguientes.
Probar la integración en todas las características clave
Una vez que los flujos de trabajo se alinean y los equipos están conectados, reserve 4 a 6 semanas para probar y validar exhaustivamente la integración. Este período le da suficiente tiempo para identificar errores, confirmar la precisión de los datos y recopilar retroalimentación de los usuarios.
Utilice entornos de prueba aislados para proteger los datos de pacientes en vivo durante estas pruebas. Estos configuraciones de "sandbox" permiten a su equipo simular escenarios del mundo real sin comprometer sus sistemas operacionales. A partir de ahí, enfóquese en probar las funciones principales que son críticas para una integración sin problemas.
Probar funciones principales
Comience asegurándose de la sincronización de datos bidireccional entre su CRM y EHR. Los datos clínicos, como diagnósticos y resultados de laboratorio, deben fluir sin problemas desde el EHR al CRM. Al mismo tiempo, las actualizaciones administrativas, como cambios en la información de contacto, deben sincronizarse de vuelta al EHR. Pruebe cada paso de su canalización de gestión de leads, desde la consulta inicial hasta el cribado, verificación de seguros y admisión final, para garantizar que ningún paciente potencial sea pasado por alto.
Confirme que los perfiles de Paciente 360 proporcionen una imagen completa consolidando detalles demográficos, historiales clínicos, medicamentos y registros en una única vista unificada. Las herramientas de participación automatizadas, como recordatorios de citas y seguimientos del plan de atención, también deberían activarse correctamente en función de los datos del EHR. Durante las pruebas, apunte a métricas de rendimiento de primer nivel: 99,9% de tiempo de actividad del sistema, tiempos de respuesta inferiores a dos segundos y tasas de error inferiores al 0,1%. Utilice herramientas de monitoreo automatizadas para rastrear estos parámetros en tiempo real.
Corregir errores y fallos
Realizar pruebas de aceptación del usuario (UAT) con clínicos y administradores para descubrir problemas de usabilidad que pueden no surgir durante las pruebas técnicas. Su experiencia práctica puede revelar interrupciones de flujo de trabajo que de otro modo pasarían desapercibidas. Mantenga registros de cambios detallados para documentar y abordar los errores a medida que surjan.
Verifique la precisión de los datos en cada punto de integración, observando problemas como perfiles duplicados, campos faltantes o inconsistencias de formato. Utilice registros de auditoría completos para identificar dónde se interrumpen las transferencias de datos. Para desafíos de mapeo de datos particularmente complejos, el middleware puede simplificar el proceso. Recovery Center CRM, por ejemplo, ofrece herramientas de integración integradas adaptadas para centros de recuperación, facilitando la carga de trabajo técnica mientras se adhiere a estándares estrictos de HIPAA y SOC 2.
Lanzar el sistema con capacitación del personal
Implemente su sistema integrado dentro de una ventana de 2 a 4 semanas. Planee invertir $1,000 a $5,000 por miembro del personal para capacitación práctica específica por rol.
Mountain View Recovery vio resultados impresionantes después de su lanzamiento: una reducción del 40% en el tiempo de documentación, verificación de seguros 28% más rápiday ahorros anuales de $120,000 dentro de seis meses. Estos resultados destacan la importancia de priorizar la capacitación. Prepárese para una caída temporal en la productividad mientras el personal se ajusta. Esta fase inicial es crítica para establecer una capacitación efectiva basada en funciones.
Crear programas de capacitación para el personal
Comience por identificar súper usuarios - miembros clave del personal como terapeutas, enfermeros y personal administrativo - que recibirán capacitación avanzada. Estos individuos pueden entonces apoyar a sus colegas con orientación y solución de problemas.
Distribuya las sesiones de capacitación durante varias semanas. Use un entorno de prueba para personalizar la experiencia: los clínicos pueden enfocarse en flujos de trabajo clínicos, mientras que el personal de facturación trabaja en dominar las tareas del ciclo de ingresos. Destaque los beneficios del sistema, como eliminar la entrada duplicada de datos, automatizar recordatorios y proporcionar acceso rápido a información precisa. La capacitación bien estructurada mejora la eficiencia y mejora el seguimiento de pacientes.
"Cuanto más cómodo esté su equipo con el software antes del lanzamiento, más fluida será la transición". - BehaveHealth
Para las primeras 24–48 horas posteriores al lanzamiento, reduzca los horarios de los clínicos para facilitar la transición. Implemente reuniones diarias o un sistema de tickets en línea para abordar los problemas en tiempo real y realizar ajustes inmediatos según la retroalimentación del personal.
Implementar en fases
Una vez que el personal esté cómodo, despliegue el sistema en fases para afinar las operaciones en todos los departamentos. Comience con un grupo piloto para recopilar retroalimentación en tiempo real y resolver cualquier problema antes de expandir a otras áreas. Este enfoque gradual minimiza los riesgos y garantiza una implementación más fluida.
Programe evaluaciones formales en 3 y 6 meses después del lanzamiento para evaluar si el sistema está logrando objetivos clave, como reducir el tiempo de documentación o errores de facturación. Use la retroalimentación de cada etapa para refinar aún más el sistema. Mantenga un tono de apoyo de la liderazgo, fomentando una mentalidad colaborativa y comunicación abierta para aliviar las preocupaciones y fomentar la confianza.
Monitorear el desempeño y realizar mejoras
Una vez que su integración de CRM y EHR esté en vivo, mantener un ojo atento en su desempeño se vuelve esencial. Los paneles automáticos pueden ayudarle a rastrear métricas técnicas y comerciales en tiempo real, dándole una vista completa de Paciente 360.
Preste atención a cuatro áreas clave: desempeño técnico, adopción de usuarios, calidad de datos e impacto comercial. Muchas organizaciones reportan ahorros del 20-30% en tiempo administrativo después de una integración exitosa.
Medir indicadores clave de desempeño
Para evaluar el éxito de su integración, comience con puntos de referencia claros y medibles. Establezca líneas base previas a la integración, como velocidades de flujo de trabajo y tasas de error, para comparar mejoras posteriores al lanzamiento. Por ejemplo, Pacific Clinics en California colaboró con Provisio en 2024 para integrar sus sistemas de EHR y CRM. Este esfuerzo redujo un proceso de entrada manual de datos de 80 horas al mes a solo 15 minutos mediante automatización.
Rastrear tanto resultados técnicos como clínicos. Métricas como tasas de errores de medicamentos, adherencia al plan de tratamiento y retención de recuperación a largo plazo ayudan a evaluar el impacto en la atención al paciente. Los sistemas de EHR integrados, por ejemplo, se ha demostrado que reducen los errores de medicamentos en un promedio de 48.8%. El compromiso del paciente es otra área crítica - monitoree las tasas de ausencias y los inicios de sesión del portal del paciente. Los recordatorios automatizados, utilizados por casi el 90% de las prácticas sanitarias, están vinculados a tasas reducidas de ausencias.
Para el desempeño técnico, apunte a 99,9% de tiempo de actividad del sistema, tiempos de respuesta menores a 2 segundosy tasas de error inferiores al 0,1%. Las métricas de calidad de datos, como la precisión e integridad, también deben seguir siendo una prioridad. Estos puntos de referencia no solo miden el éxito sino que también proporcionan una base para recopilar retroalimentación y realizar los ajustes necesarios.
Usar retroalimentación para mejoras continuas
Los números cuentan parte de la historia, pero la retroalimentación cualitativa del personal puede descubrir desafíos ocultos. Las encuestas son particularmente efectivas para identificar cuellos de botella en el flujo de trabajo que las métricas solas podrían pasar por alto. Por ejemplo, Denver Health integró datos de tratamiento del trastorno por consumo de sustancias (TCS) en su EHR Epic entre julio de 2021 y mayo de 2022. Tres meses después del lanzamiento completo, una encuesta de 38 terapeutas de adicciones (con una tasa de respuesta del 68%) reveló información clave. Los terapeutas en centros de salud calificados federalmente encontraron el nuevo proceso de documentación más gravoso, mientras que el personal del departamento de emergencias destacó la necesidad de una mejor visualización de los vínculos de atención del paciente fuera de su sistema. Estos hallazgos ayudaron a los líderes a abordar problemas específicos del departamento y necesidades de capacitación.
Para simplificar las mejoras continuas, cree una red de súper usuarios - miembros del personal que puedan ofrecer apoyo entre compañeros y compartir retroalimentación informal sobre flujos de trabajo diarios. Programe evaluaciones formales en 3 y 6 meses después del lanzamiento, y mantenga una supervisión consistente con informes recurrentes sobre resultados clínicos y métricas de ingresos. Informes periódicos de validación de datos asegurar que la información sincronizada entre el CRM y EHR siga siendo precisa y consistente. Además, las revisiones periódicas del control de acceso ayudan a salvaguardar la seguridad de los datos a medida que los roles del personal evolucionan con el tiempo.
Conclusión
La integración de sistemas CRM y EHR puede transformar la forma en que los centros de recuperación operan y atienden a sus pacientes. Al combinar el historial clínico con los datos de engagement en un perfil unificado de Paciente 360, tu equipo obtiene una vista integral del viaje de recuperación de cada individuo, desde su primera consulta hasta el éxito a largo plazo. Estos registros unificados se convierten en la base para brindar una mejor atención y lograr resultados medibles.
Los ejemplos del mundo real destacan los beneficios de la integración. Tanto Pacific Clinics como Denver Health han demostrado cómo este enfoque reduce tareas manuales mientras mejora las tasas de retención de pacientes.
Para implementar la integración con éxito, la planificación cuidadosa es clave. Comienza revisando tus flujos de trabajo y estableciendo objetivos claros. Opta por sistemas que cumplan con estándares como HL7 FHIR para garantizar un intercambio de datos sin problemas. Mapea cuidadosamente los campos de datos, aplica el cumplimiento de HIPAA y SOC 2 a través de controles de acceso basados en roles, e involucra a tu equipo en cada etapa. Las pruebas, la capacitación del personal y el monitoreo continuo son cruciales para el éxito a largo plazo.
La integración de datos aislados... es esencial para un modelo eficiente de centro y radios de atención, que debe estandarizar y coordinar la atención del paciente en múltiples clínicas y departamentos.
A medida que la atención basada en valor se vuelve más prevalente y los pacientes esperan una comunicación más personalizada, la integración ya no es opcional. Al abordar estos desafíos reflexivamente, los centros de recuperación pueden optimizar operaciones, reducir errores y enfocarse en lo que realmente importa: ayudar a las personas en su viaje hacia la recuperación.
Preguntas Frecuentes
¿Cuáles son los beneficios de integrar sistemas CRM y EHR en centros de recuperación?
Integrar CRM y EHR sistemas en centros de recuperación aporta una gran cantidad de beneficios al fusionar datos clínicos y operacionales en una sola plataforma. Este enfoque unificado permite a los proveedores acceder a un perfil integral de "Paciente 360", que incluye todo, desde historial médico y registros de comunicación hasta programación y planes de atención, todo en un solo lugar. Con esta vista centralizada, el personal puede ofrecer atención más personalizada, comprometer a los pacientes de manera más efectiva y, en última instancia, mejorar los resultados del tratamiento.
La eficiencia también recibe un impulso significativo. Las tareas como divulgación, gestión de casos y entrada de datos pueden automatizarse, ahorrando tiempo y reduciendo el riesgo de errores. Además, ayuda a garantizar el cumplimiento de regulaciones de privacidad como HIPAA. Los sistemas integrados facilitan el monitoreo de resultados a largo plazo y la creación de informes de impacto, que son vitales para demostrar el éxito y asegurar financiamiento. En resumen, esta integración no solo simplifica las operaciones sino que también maximiza los recursos, permitiendo que los centros de recuperación brinden un mejor apoyo para individuos en su camino hacia la recuperación.
¿Qué pasos pueden tomar los centros de recuperación para garantizar el cumplimiento de HIPAA y 42 CFR Parte 2 al integrar sistemas CRM y EHR?
Para cumplir con HIPAA y 42 CFR Parte 2 durante la integración de CRM y EHR, los centros de recuperación necesitan priorizar prácticas rigurosas de privacidad y seguridad de datos. Esto significa obtener el consentimiento del paciente antes de compartir registros de trastorno por uso de sustancias (TUS), excepto en situaciones legalmente permitidas, y asegurar que la información sensible esté protegida a través de métodos seguros como cifrado y controles de acceso estrictos.
Los centros de recuperación también deben mantenerse informados sobre actualizaciones normativas y garantizar que sus sistemas estén equipados para manejar el intercambio legal de datos de TUS. Los pasos clave incluyen crear políticas claras para redifusión, mantener documentación exhaustiva de actividades de intercambio de datos, y capacitar al personal en protocolos de cumplimiento. Herramientas como Recovery Center CRM, diseñadas con el cumplimiento de HIPAA y SOC 2 en mente, pueden simplificar estos esfuerzos. Estas plataformas ofrecen flujos de trabajo seguros y características de gestión de consentimiento, ayudando a los centros de recuperación a coordinar la atención de manera efectiva mientras mantienen la confidencialidad del paciente.
¿Qué estándares técnicos clave garantizan un intercambio de datos sin problemas entre sistemas CRM y EHR?
Para facilitar un intercambio de datos sin inconvenientes entre sistemas CRM y EHR, adoptar HL7 FHIR (Recursos rápidos de interoperabilidad de atención médica) es imprescindible. Este estándar se utiliza ampliamente para el intercambio seguro y eficiente de datos de salud. FHIR soporta sincronización de datos en tiempo real a través de tecnologías web modernas como JSON y XML, lo que lo hace particularmente adecuado para centros de recuperación que buscan mejorar la atención del paciente a largo plazo.
La incorporación de terminologías médicas estandarizadas como SNOMED, ICD-10, y LOINC es igualmente importante. Estos aseguran que los datos clínicos se interpreten consistentemente en diferentes sistemas. Además, implementar APIs robustas, mantener control de versiones y adherirse estrictamente a cumplimiento de HIPAA - con prácticas como cifrado de extremo a extremo y registros de auditoría detallados - añade una capa esencial de seguridad y confiabilidad.
Al adoptar estas estrategias, los centros de recuperación pueden simplificar flujos de trabajo, salvaguardar datos sensibles y mejorar la calidad de atención que brindan.

